Las drogas vasopresoras están indicadas cuando el shock séptico no responde a la resucitación o reanimación con líquidos. Las drogas usadas con más frecuencia en este caso son norepinefrina, adrenalina, dopamina, fenilefrina y vasopresina.
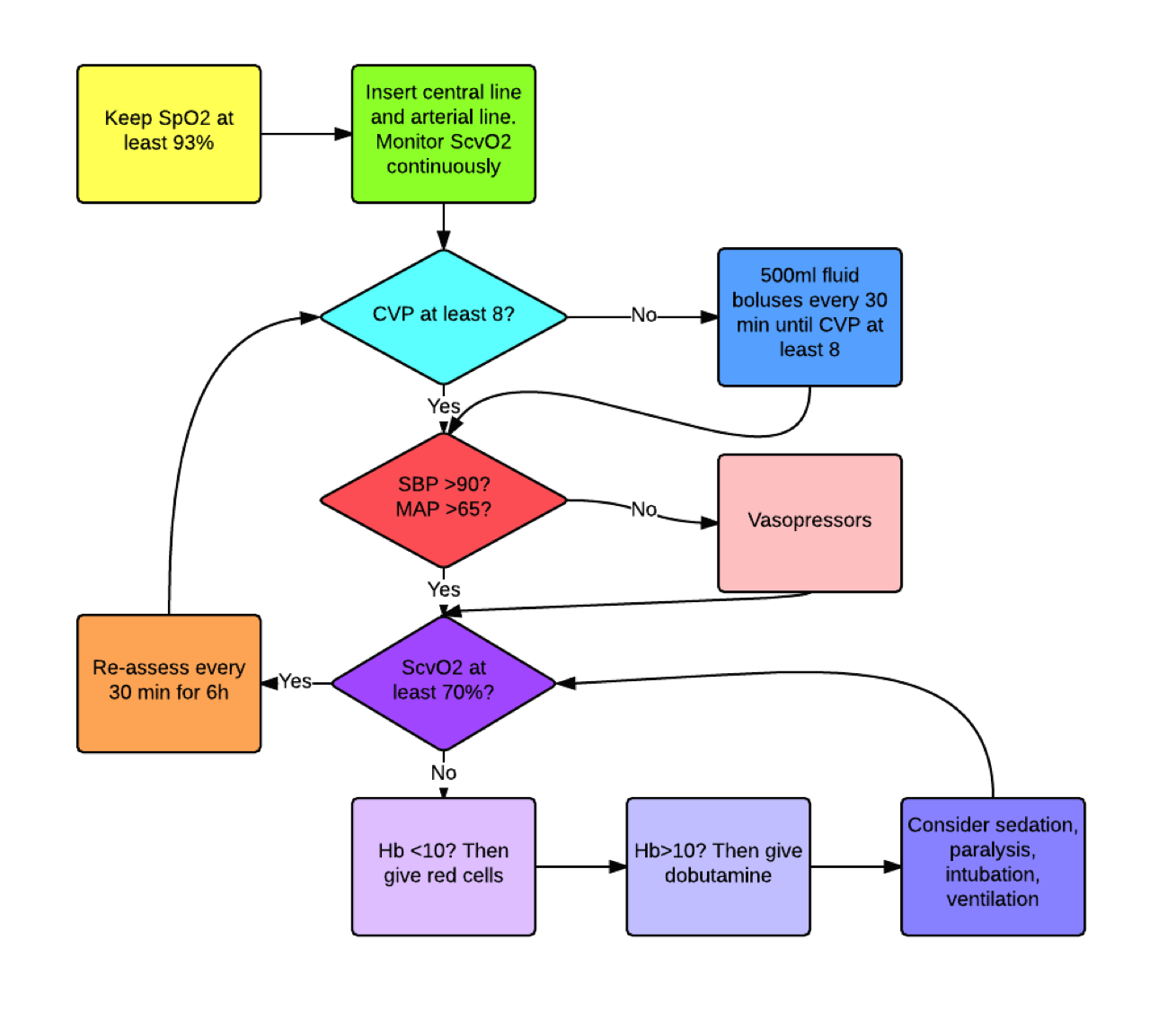
Las Guidelines de la Campaña Surviving Sepsis recomienda administrar al menos 30 ml/Kg de peso en cristaloides, lo que equivale a 2 a 3 L para alcanzar una adecuada reanimación o resucitación, pero algunos pacientes requerirán una mayor cantidad de líquidos. La recomendación incluye la infusión agresiva para que el paciente continúe mejorando hemodinámicamente.
Aún a riesgo de provocar efectos deletéreos por la acción del vasopresor sobre un lecho vascular inadecuamente repleto, algunos recomiendan y practican el inicio de los vasopresores de manera simultánea con la infusión de volumen. Esta práctica debe llevarse a cabo con cautela, aunque a veces es necesaria por la marcada inestabilidad traducida en hipotensión arterial con riesgo de daño a órganos nobles. Sin embargo, es necesario enfatizar que la vasoconstricción periférica puede producir trastornos severos de la perfusión tisular aún peores que los ocasionados por la propia alteración hemodinámica de la sepsis, provocando liberación de mediadores, daño celular y molecular. Además la respuesta al vasopresor es alterada por la presencia de acidosis local o sistémica.
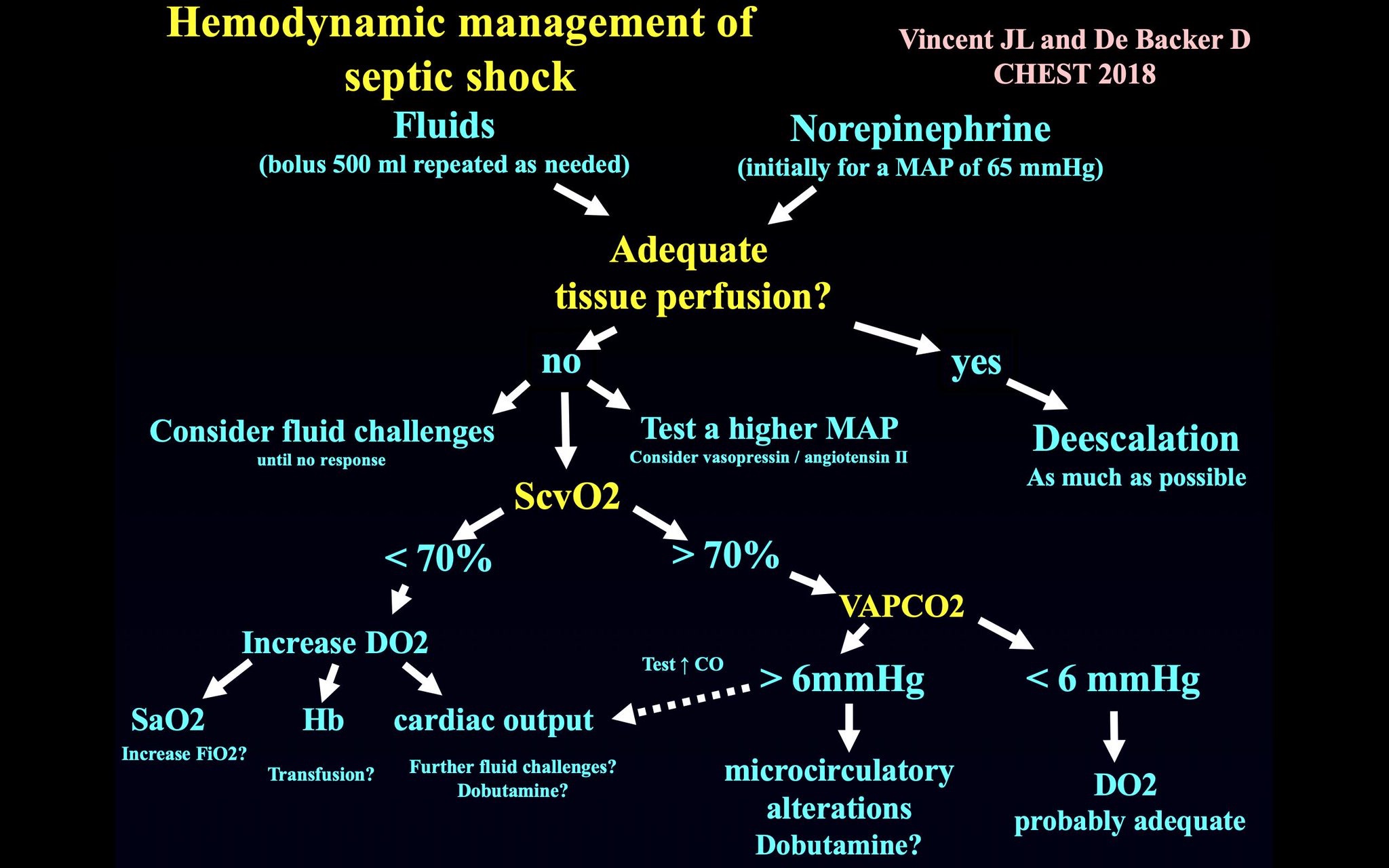
La recomendación de las Surviving Sepsis Guidelines es administrar el o los vasopresores para alcanzar una tensión arterial media de 65 mmHg. Ya se ha comentado en este blog acerca de los recientes estudios que por una parte indican una falta de beneficio de alcanzar una tensión arterial media más alta, y por otra el cuestionamiento de la terapia de la sepsis dirigida por objetivos. Sin embargo, está claro que el tratamiento requiere la vigilancia intensiva y continua de los parámetros de perfusión tisular, como por ejemplo la diuresis, el lactato o el estado mental, así como la individualización de las metas dentro de un margen de acción.
Vasopresores y las Surviving Sepsis Guidelines
Norepinefrina o Noradrenalina:
Es el vasopresor de primera línea, con un grado de recomendación y fortaleza 1B (1 = fuerte recomendación y B = evidencia de moderada fortaleza de pequeños estudios aleatorizados o estudios observacionales de calidad)
La noradrenalina aumenta la presión arterial media fundamentalmente a través de la vasoconstricción periférica y por consiguiente la resistencia arterial periférica, con escaso efecto sobre la contractilidad miocárdica, el volumen latido, el gasto cardíaco y la frecuencia cardíaca. El riesgo arritmogénico es menor que con la dopamina.
Epinefrina o adrenalina:
Es la droga de segunda opción, a utilizar cuando la respuesta a norepinefrina es incompleta o como sustituta (grado 2B).
La adrenalina ha sido compara con la norepinefrina en estudios aleatorizados sin encontrar aumento del riesgo de muerte. Sin embargo, la adrenalina puede aumentar los niveles de lactato por incremento del metabolismo aeróbico muscular, lo que puede interferir con el uso del lactato como marcador de perfusión durante el tratamiento del shock séptico.
Vasopresina:
Se recomienda en conjunto con norepinefrina a la dosis de 0,03 U/min tanto para alcanzar el objetivo de TAM y mejorar la perfusión, como para reducir la dosis de norepinefrina.
La vasopresina no se recomienda como droga única en el shock séptico.
La vasopresina a dosis mayores de 0,03 – 0,04 U/min sólo se recomiendan en situaciones extremas de shock séptico refractario a múltiples vasopresores.
Dopamina:
Se sugiere no usar como alternativa a la noradrenalina, excepto en casos seleccionados tales como aquellos en los que hay frecuencias cardíacas bajas (bradicardia absoluta o relativa) que tienen bajo riesgo de taquiarritmias (grado 2C). Las llamadas dosis bajas de protección renal no se recomiendan (Grado 1A).
La dopamina aumenta la tensión arterial en primera instancia a través del aumento de la frecuencia cardíaca y el volumen latido, por aumento de la contractilidad miocárdica (efecto beta-adrenérgico). Aunque a dosis más altas tiene un efecto alfa-adrenérgico que provoca aumento de la resistencia periférica, el efecto beta persiste induciendo taquicardia y arritmias potencialmente peligrosas.
Fenilefrina:
No está recomendada en el shock séptico, excepto si: 1) El shock séptico persiste a pesar del uso de 2 o más drogas vasopresoras junto con vasopresina, 2) el gasto cardíaco es alto, 3) la noradrenalina ha comenzado a causar arritmias serias (grado 1C)
Dobutamina:
Debería utilizar en casos de shock séptico con gasto cardíaco bajo, con altas presiones de llenado, en pacientes bajo perfusión de vasopresores, o en los que es evidente la hipoperfusión a pesar de haberse alcanzado la tensión arterial media y el adecuado volumen intravascular. También tiene indicación en pacientes con sepsis severa y bajo gasto cardíaco con tensión arterial media preservada (es decir, NO están en shock séptico). (Grado 1C)
Se recomienda no usar dobutamina para aumentar el gasto cardíaco a niveles más allá de lo normal con el fin de mejorar la perfusión. (Grado 1B)
Línea arterial
Siempre que sea posible y práctico debería insertarse un catéter arterial para la monitorización hemodinámica en todos los pacientes que requieran el uso de vasopresores.
Me gusta esto:
Me gusta Cargando...